Radial EVT(R2P System)
- 1. 低侵襲治療の追求
- 2. R2Pシステムの特徴を知る
- 3. R2Pの適応症例
- 4. 左右のどちらのRadialからアプローチするのか
- 5. R2Pシステムをどう使うか
- 6. 出血性合併症の低減につながるRadialからのアプローチ
1. 低侵襲治療の追求
-
中村
今日では EVT においても低侵襲がキーワードとして挙げられるようになりました。なかでも R2P はEVT を低侵襲で行うことを目指し開発されたものであり,今回はこのシステムについて意見交換をしたいと思います。
-
早川
-
中村
課題となるのはどのような病変でしょうか。
-
早川
やはり CTO ですね。どうしても穿刺部合併症のリスクの高いところを穿刺しなければいけないため合併症が多くなりがちです。また鼠径アプローチとなると尿バルーンを入 れざるをえず,尿路感染症など現場で困る問題が出てきます。R2P システムのアクセスサイトは radial ですから,これまで頭を悩ませていたリスクがかなり減ると期待できます。
2. R2Pシステムの特徴を知る
-
中村
R2P を使うとき注意するところはどのようなところですか。
-
早川
デバイスの外径は知っておくべきだと思います。シースレスタイプの R2P Destination Slender は,アウターが 2.5 mm 径,それに対して,R2P SlenGuide自体の外径はシャフト基部で 2.37 mm と R2P Destination Slender よりも細いですが,シースとの組み合わせての使用となるため刺入部の外径は R2P Destination Slender と比較すると若干太くなります。
両者を比べると,耐キンク性は R2P Destination Slender が優れているように感じますので,蛇行が強いなら R2P Destination Slender,通常の症例,特に橈骨動脈が太いなら,刺入部がシースで固定され安心感のある R2P SlenGuide という使い分けがよいと思われます。
その他,併用可能なデバイスについて理解しておく必要があります。例えば R2P システムに使われているMisago ステントは EIA から CIA まで対応でき,しかもシャフトの長さは 200 cm なので,ひととおりの治療ができます。また IVUS に関しては,有効長が 150 cm以上あるものがよいでしょう。
これは一つの tips になるかもしれませんが,R2P は左右の橈骨動脈のどちらから行うかということに注意してみるとよいと思います。術者の被ばくや操作性を見ると右からが有利ですが,左手アプローチの際に カテ台の右で手技をすると FPD の下に術者の頭が入り込み,頭部と管球が近くなるので頭部の怪我や被ばくの可能性が高まる危険性があります。しかし,R2P システムの到達距離を考えると左からが有利のように思われます。当院では比較的左からが多い状況ですね。また当院ではエコーを見てから造影することが多いですが,まず5〜6Frの細いシースで造影した後,実際のガイディングシースを入れるなどの工夫をしています。状況や好みでシースレスシステムにするのもよいでしょう。ただ,最も重要になるのは術前の CT です。できれば造影 CT を撮って shaggy aorta,石灰化やプラークの状況などを評価しておくことをお勧めします。
3. R2Pの適応症例
-
飯田
症例の適応に関して,何か注意しているところはありますか。
-
早川
シンプルな iliac 病変,CFA 症例はよい適応だと考えています。シンプルな iliac 狭窄症例では特にshaggy aorta などの問題がなければ,積極的に R2P を行うことを考えてよいと思います。さらに翌日退院も可能ですから,病院の入院コントロール面においても便利でしょう。
あとは両側の CFA に病変がある症例もよい適応と考えます。R2P から両サイドに DCB を施行して治療することができています。SFA に関しては,システム上は Misago ステントを使うことで distal まで治療可能ですが,開存率等を考えて DCB にするか,ドラッグテクノロジーも使いたいところだと思います。ただし,遠位塞栓などが起きた場合は同側あるいは対側からもう一つシステムを取らなければ いけないというところは知っておくべきところでしょう。 -
飯田
そうなると,現状の適応としては iliac の単純病変となるのでしょうか。
-
早川
複雑な症例 であっても,R2P システムに追加して大腿動脈から逆行性にマイクロシースあるいは 3〜4Fr という細いシースを組み合わせることで,低侵襲での治療が可能になります。R2P だけにこだわって手技を長引かせるよりは,逆行性をうまく組み合わせるというのがポイントになると考えています。
例えば CIA の just proximal からの症例は,通常ならfemoral アプローチで下肢からステントを入れたい症例です。こういった症例はバックアップがポイントになるので,アングルタイプの4〜5Fr のカテーテルをサポートに使うとバックアップがとりやすいと思われます。
さらに,術前の造影 CT とアンギオの情報をフュージョンさせて 3D ロードマップを作製するなどイメージングを用いることで,複雑な症例であっても R2P をより簡単に施行することができ,低侵襲に複雑症例の治療が可能となります。冠動脈専用機ではなく汎用機であれば基本的にできると当院の技師も言っていま す。例えば足の血管を一気に見ることができる機能を備えた Trinias はこうした治療に非常に向いているのではないでしょうか。

-
中村
なるほど。本座談会の前に行われた R2P のデモンストレーションでも Trinias はよい感じで動いていましたね。動作も早いし,画像もとても精緻でした。
-
早川
R2P は,基本的にシンプルな病変で大動脈に問題がないもの,また femoral のアクセスサイトに問題がある症例には特に向いているシステムだと感じますし,それだけでなく安静に問題がある患者さんや入退院コントロールにもよいと思 います。CTO に関しては,R2P に固執するのではなく,順行性戦略の一つとして考えるということがポイントです。SFA 領域に関しても,proximal は DCB も含めて治療できます。
操作性とシステムの長さに制限がありますが,うまく使いこなすと患者さん や病棟からはすこぶる好評ですので,低侵襲 EVT のニーズの高さを感じます。Radial からの EVT を可能にする R2P は,アクセスサイトの合併症低減,患者さんの安静への寄与,femoralに病変があってアクセスサイトの確保が難しい場合でも治療を行いやすいなど, 様々なメリットがあります。一方で shaggy aorta,バックアップの問題,ワイヤーの操作性,デバイスのリミテーションなどはデメリットといえます。
-
中村
R2P のメリット・デメリットをしっかり把握して使いこなせば,低侵襲な EVT が実現できるということですね。出血性合併症が減ることと患者さんにとって簡便であることは大きなメリットだと思いますが,飯田先生はどうお考えですか。
-
飯田
早川先生とほぼ同じ感覚を持っています。私がこのシステムを知った時,femoral アプローチで慣れている分,なぜわざわざ遠回りして radial からなのかと思いました。
-
中村
バックアップや距離を考えると,わざわざradial からやる意味があるのかというのがたぶん一般的な考え方だと思います。でも,実際にやってみると,意外にいけるなという感じになっていくのかもしれません。その他の注意点はあるのでしょうか。
-
飯田
石灰化は非常に難しいと思います。システム上,パフォーマンスは femoral アプローチで得られるものの 80%ぐらいですので,簡単な狭窄でも時間がかかるケースがあります。蛇行と石灰化はシビアな問題点だと感じます。
O
P
あなたは医療関係者ですか?
これ以後の情報は日本国内の医療機関にお勤めの医療関係者(医師、薬剤師、看護師等)を対象に製品を適正にご使用いただくための情報を提供しています。
日本国外の医療関係者、一般の方に対する情報提供を目的としたものではありませんのでご了承ください。
- はい
- いいえ
ここから先はテルモのホームページから離れます
これより先は外部サイトに移動します。よろしければ「はい」をクリックしてください。
- はい
- いいえ



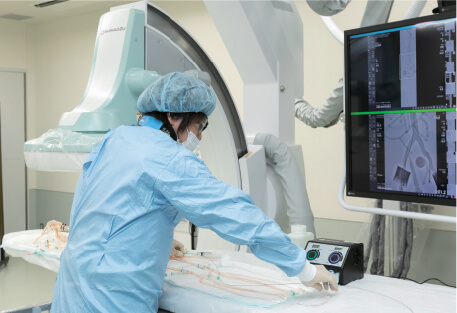
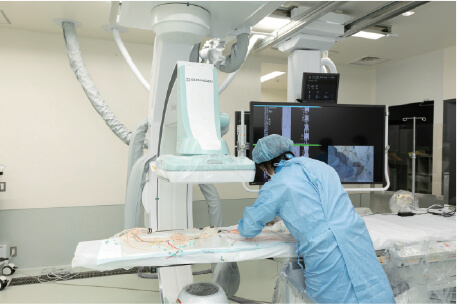
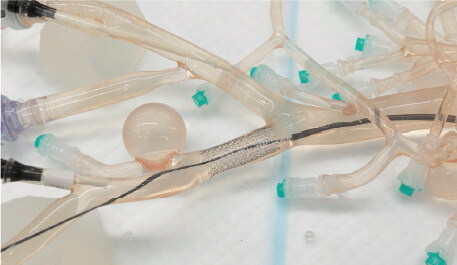
曽我先生や飯田先生の発表のとおり,EVT はiliac 領域に関して外科的治療に対して十分比較できる成績が残されており,各種ガイドラインでも iliac へのインターベンションは第一選択とされています1‒1)‒1‒3) 。
EVT では aorto‒iliac 領域が開いていないと非常に苦労します。例えばいわゆる Leriche 症例は冠動脈疾患の合併率も高いことが報告されています2) 。手術となるとリスキーですが,EVT+PCI という戦略が取れると低侵襲という観点では良策であろうと思われます。
一方,OMOTENASHI のサブ解析では施設ごとの成績にばらつきがありますし,成績に対する IVUS 有効性も明らかではありませんでした 3) 。iliac 領域にはまだまだ課題があるのではないかと考えています。