Radial EVT(R2P System)
- 1. 低侵襲治療の追求
- 2. R2Pシステムの特徴を知る
- 3. R2Pの適応症例
- 4. 左右のどちらのRadialからアプローチするのか
- 5. R2Pシステムをどう使うか
- 6. 出血性合併症の低減につながるRadialからのアプローチ
4. 左右のどちらのRadialからアプローチするのか
-
中村
-
早川
手技の 90%近くが左からですね。
-
飯田
私は手技のやりやすさから右ですね。
-
中村
左は頭を通らないけれども,反転しなければいけないので,デバイスが大動脈に落ちることがありますね。右側からだとそういうことはほとんどありませんか。
-
飯田
あるにはあります。ただ,手技のやりやすさと被ばくの問題を天秤に掛けないといけないと思うのです。透視を考えると,患者さんと我々の双方にとってよいのは右だと思うので,右でやることが多いです。
-
早川
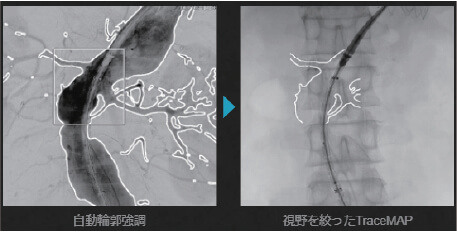
左側に立つ 場合は術者の被ばく量が多いのですが,Trinias は低線量での性能がよいと定評があります。また穿刺してからワイヤーを送るときに患者さんに動いてもらうというデメリットを消すには,広いフラットパネル かつ手首までシームレスに追従する性能が重要になります。また,Trinias には,SCORE™ RSMという DSA なのに非常に動きに強いアプリケーションや,下肢のように長い被写体でも長手 · 横手方向に自由にパンニングしながら撮影を行い,撮影後に自動で長尺画像を作成する SCORE™ Chase というアプリケーションが搭載されています。ユニークなロードマップ機能もあり,EVT に取り組んでいるものとして使いやすさと高い安心感が得られるのではないでしょうか。
-
中村
特に R2P はルートが長いので,それをきれいにトラッキングしつつ被ばくを抑えるというのは,この治療を進める上で理想的です。飯田先生の施設にはTrinias が導入されていたかと思いますが,実際の使用感はどうですか。
-
飯田
ステントの 位置だけを止めてモニター上に表示する SCORE™ StentView が出たときは技術が進歩したなぁと感じたことを思い出します。PCI においても,昨今の低プロファイル化されたステントでもくっきりと描出されます。EVT は見る範囲が多く,デバイスのデリバリーや距離を確認する場合は血管造影装置を見ることが一番簡便ですし,透視で治療戦略を決めるまでの情報が十分に手に 入れば,それが誰にも一番よいのかもしれません。そういう意味でも Trinias は使い勝手のよい装置だと思います。
5. R2Pシステムをどう使うか
-
中村
シース+ガイドでいくか,シースレスでいくか。早川先生はどのくらいの割合ですか。
-
早川
患者さんに対するストレスを考えて,いまはDestination Slender と SlenGuide が 6:4 ぐらいです。
-
飯田
SlenGuide はよいガイディングカテーテルですが,私は Destination Slender が使える症例が経橈骨動脈アプローチに向いていると考えています。最初はR2P SlenGuide から R2P を始めたのですが,R2P Destination Slender は滑りも非常に良く,患者さんもあまり痛がらないということがわかってきたので,徐々に移行してきている状況です。
-
中村
麻酔をかけない状態でもそんなに痛がらないですか。私は最初に Destination Slender を使ったときにものすごく痛がられて結局 femoral アプローチになった経験があって,最近は SlenGuide が多いですね。
-
飯田
昔の7Fr のシースを抜くときに悶絶されていた経験があったので,Destination Slender の 119 cm を入れるというのは考えられないと思っていました。でも,よく濡らすと R2P Destination Slender も案外悪くない。
-
中村
これも経験 が非常に重要になりますね。やはり固定観念にとらわれてしまうのが一番良くない。ただ,バイディレクショナルなアプローチの可能性があるときに, femoral を消毒して準備しておいてもらったほうが,より簡便かなと思います。皆さん,デバイスのデリバリー時に気を付けていることはありますか。
-
飯田
病変次第で すが,ステントシステムに合わせて0.035 inch のシステムに替えることは多いですね。でもステントを置いたあとに 0.035 inch のバルーンを持っていっても通らないときもあって,0.014 inch に替えようと思ったら,それも難しい時がありますね。
-
中村
私もそうで すね。0.035 inch のワイヤーにしてステントを入れたのに,また 0.014 inch のシステムに替えて post dilatation をやらなければいけなかったりする。また,aorta や iliac の前後の蛇行は思ったよりも引っかかりますよね。
-
早川
蛇行のあるものは 0.035 inch のシステムのほうがよいと思います。
-
飯田
そうですね。私はスティッフワイヤーを使うこともあります。
-
中村
CTO の複雑化病変に対するアプローチについてはどうでしょうか。
-
飯田
CTO は手技成功率と合併症率が重要視されるところなので,私は確実性を取って femoral や brachial を使います。
-
中村
IVUS はどう使われていますか。
-
早川
狭窄は主に造影で見ています。CTO では IVUSも使うので,造影と IVUS の両方で見ます。
-
飯田
SFA には IVUS が必須といえますが,私は iliacに対してはあまり使っていません。手技のサクセスはある程度造影でわかるのではないでしょうか。
-
中村
そうなるとステントは 10 mm 径までラインナップされていることがアドバンテージになりますね。
6. 出血性合併症の低減につながるRadialからのアプローチ
-
中村
PCI では MATRIX 試験で死亡率に差が出ています。死亡につながらなくとも,EVT では出血合併症は多いと思います。これについてはどう考えるべきでしょうか。
-
早川
後腹膜出血など重篤な出血合併症が発生すると入院経過は悪く,実際にそれを契機に感染や抗凝固のトラブル,脳梗塞を起こすといった経験はあります。やはり,合併症は少ないに越したことはないかなと思っています。
-
飯田
Femoral からやらざるをえなかった症例は,高度の動脈硬化や,出血合併症が貧血につながるような背景があるかもしれません。アプローチサイトのインパクトでどういうことができるかは考える必要性があると思います。
-
中村
Radial からのアプローチができるような症例での RCT を行って,femoral アプローチのデメリット,被ばくを含めた検討,手技時間の検討が必要なのかもしれません。止血に関しては radial アプローチにはメリットが感じられると思いますが,いかがでしょうか。
-
飯田
Radial は確実に止血できますからメリットは大きいと感じます。ただ今のところ,R2P を軽症から中等症に対するスタンダードなアプローチとするためのエビデンスが不足しています。この世界は進化も早いので,次のステップにつながるエビデン スを知りたいし作りたいですね。
-
中村
そういう意 味ではリアルワールドの成績を評価する COMFORT 試験を飯田先生が中心となって進行中です。おっしゃるように,進歩のスピードに負けずにエビデンスを早く出さないといけませんよね。多くの先生に協力して もらってできるだけ早く集めて,同じ考え方の間にデータをまとめて次のステップに進めることが大切だと強く感じます。
-
飯田
治療戦略は時代によって変わるので,データ集めに時間がとられすぎると何を評価しているかわからないですから,できるだけ早くまとめたいと考えています。
-
中村
Aorto‒iliac も,femoral からいけば当然過去のデータに基づいていて,それをブレークスルーするというか,新しいものであるということを知るためには,新鮮な目で見るようにしなけ ればいけないなと思います。EVT を radial から行うというアイデアの具現化,低被ばくでありながら造影剤の低減にもつながる全身の血管を一気にトレースするテクノロジー。長い歴史を持つ国産医療機 器メーカーの独自のこだわりと,医療に貢献するべく開発に力を入れていることに頭の下がる想いです。このようなイノベーションは我々インターベンショニス トに新たな活力を与えてくれますし,インターベンション治療に新たな一石を投じるものとなるでしょう。『NPO リアルワールドデータを構築し明日の医療を支援する会』として,由緒ある我が国の医療機器メーカーの挑戦を実感することができて非常に有意義でした。飯田 先生,早川先生,本日はどうもありがとうございました。
【文献】
- 1-1)
Contemporary Outcomes After Endovascular Treatment for Aorto‒Iliac Artery Disease. Yoshimitsu Soga, et al. Circ J. 2012;76(11):2697‒2704.
- 1-2)
2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery(ESVS):Document covering atherosclerotic disease of extracranial carotid and vertebral, mesenteric, renal, upper and lower extremity arteriesEndorsed by:the European Stroke Organization(ESO)The Task Force for the Diagnosis and Treatment of Peripheral Arterial Diseases of the European Society of Cardiology(ESC)and of the European Society for Vascular Surgery(ESVS)
- 1-3)
Guidelines for the management of peripheral arterial occlusive diseases(JCS 2015)
- 2)
Five‒Year Patency and its Predictors after Endovascular Therapy for Aortoiliac Occlusive Disease. Nanto K, et al. J Atheroscler Thromb.2019;26:989‒996.
- 3-1)
Impact of Hospital Volume on Clinical Outcomes after Aortoiliac Stenting in Patients with Peripheral Artery Disease. Iida O, et al. J Atheroscler Thromb. 2020;27:516‒523.
- 3-2)
Intravascular Ultrasound Imaging During Aortoiliac Stenting:NoImpact on Outcomes at 1 Year. Tsujimura T, et al. J Endovasc Ther. 2021;28:139‒14
- 4)
Radial versus femoral access and bivalirudin versus unfractionated heparin in invasively managed patients withacute coronary syn - drome(MATRIX):final 1‒year results of a multicentre, randomised controlled trial. Marco Valgimigli, et al. Lancet. 2018;392:835‒848.
関連情報
O
P
あなたは医療関係者ですか?
これ以後の情報は日本国内の医療機関にお勤めの医療関係者(医師、薬剤師、看護師等)を対象に製品を適正にご使用いただくための情報を提供しています。
日本国外の医療関係者、一般の方に対する情報提供を目的としたものではありませんのでご了承ください。
- はい
- いいえ
ここから先はテルモのホームページから離れます
これより先は外部サイトに移動します。よろしければ「はい」をクリックしてください。
- はい
- いいえ




先ほど早川先生は,デバイスの距離の制限があるので左側から手技をされるということでしたね。